股関節
変形性股関節症(へんけいせいこかんせつしょう)とは?
人間は生活する上で色々な動きを必要とします。そのため骨と骨との間に関節と呼ばれる機能が獲得され、それにより多彩な動きが可能となりました。
特に歩行の点では股関節(こかんせつ)がより重要な役目を担っています。
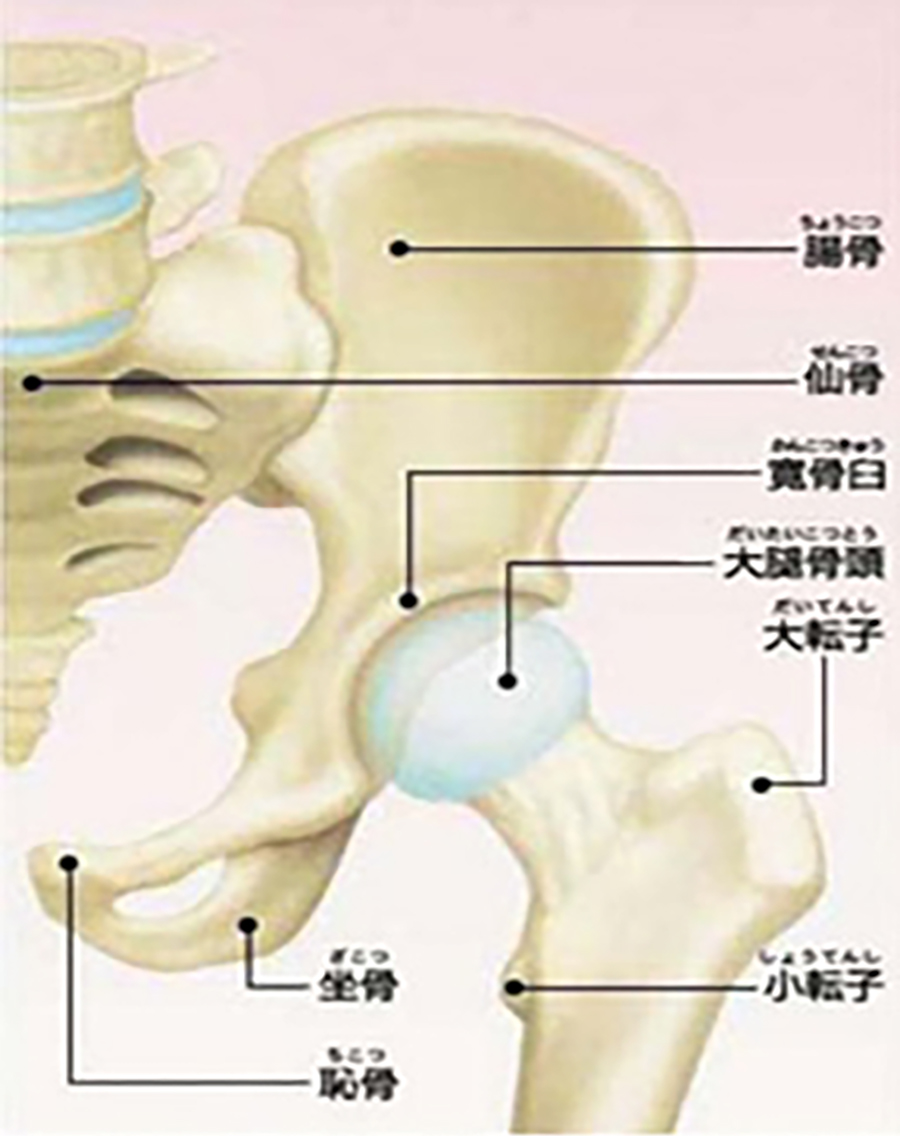
股関節は大きな球関節であり、寛骨臼(かんこつきゅう)というお椀のような受け皿と大腿骨頭(だいたいこっとう)というボールが組み合わさって関節を形成しています。
それぞれの表面を約5mm厚の軟骨(なんこつ)というやわらかい層が覆っており、それらがすべるように滑らかに回転することでスムーズに痛みなく動くことができます。
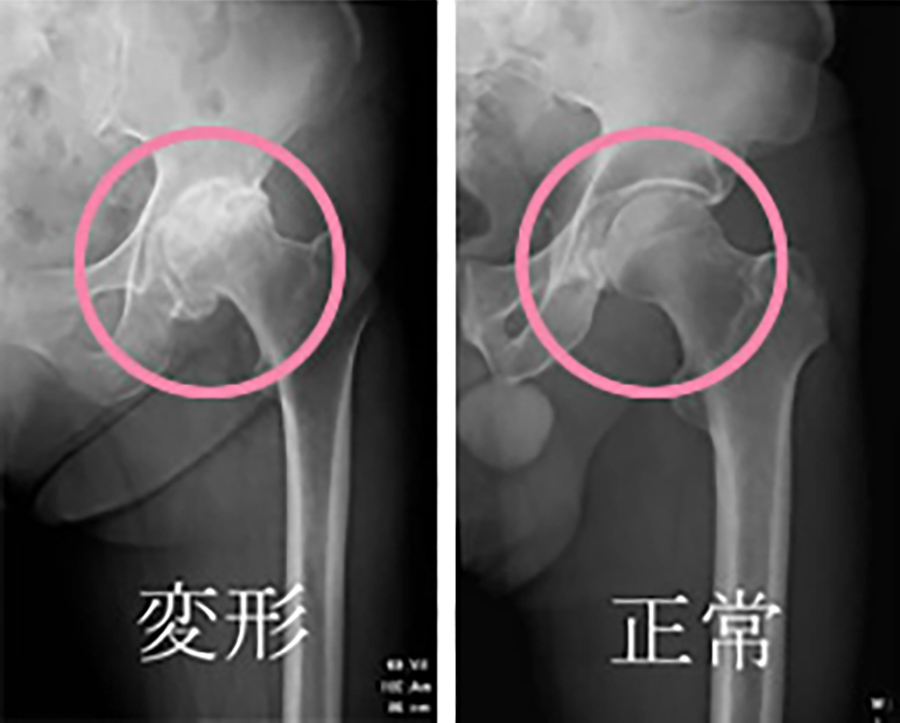
しかし年齢とともに車のタイヤが磨り減るように、軟骨も磨り減るためスムーズな回転運動ができなくなってしまうと変形性股関節症と呼ばれる病態となります。
少しずつ関節が壊れてきて変形し、最終的には痛みのため歩くことが出来なくなってしまいます。
人工股関節置換術とはどのような手術ですか?
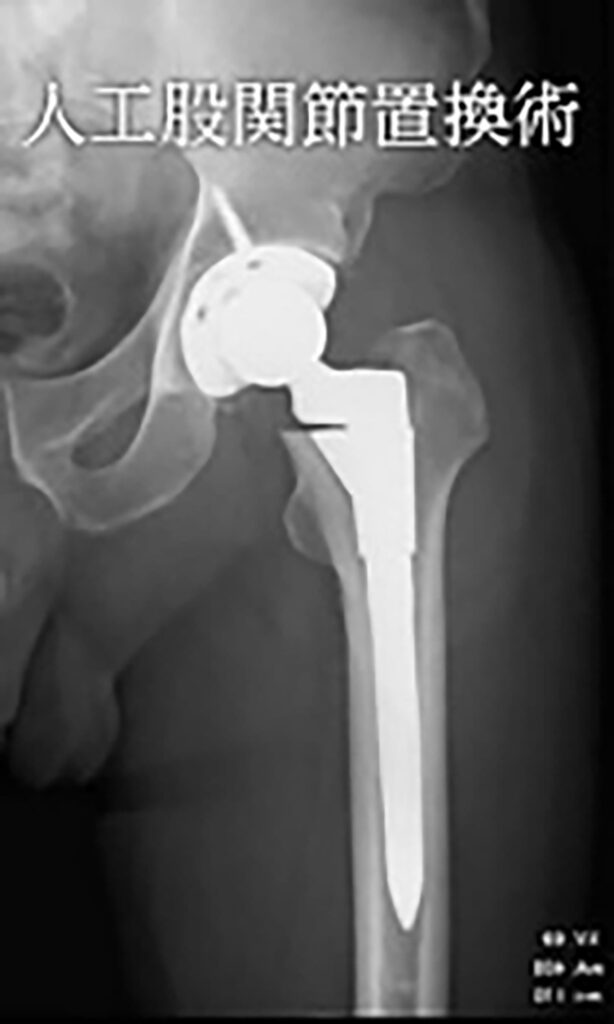
痛みの原因となっている股関節を人工の関節に置き換える手術です。
近年の人工関節は生体材料の進歩に伴い、非常に骨との親和性に優れた人工関節材料が開発されています。
患者さん個々の骨質にもよりますが、骨セメントという接着剤を使用しなくても術後早期に強固な固定が可能であり、翌日より全荷重歩行を開始しても何ら問題を生じることがありません。
骨質の弱い患者さんには骨セメントを使用することで、通常と同じリハビリが可能となります。
人工股関節置換術によって何が改善しますか?
股関節の痛みがほぼ0から10分の1に消失します。
変形や痛みのために出来なかった動き、例えば靴下の脱ぎ履きや足の指の爪切り、ズボンの脱ぎ履きなどが可能になります。但し、個人差があります。
股関節の痛みによって起こっていた腰やひざの痛みが軽くなることがあります。
痛みなく歩くことが可能なため、散歩や買い物など活動範囲が広がります。

人工関節はどのような構造で耐久性はどれくらいですか?
人工関節は長年使うことにより軟骨が磨り減るのと同様にポリエチレンと呼ばれる部品が磨り減ってきます。しかしこの素材に対しても近年の生体材料工学の進歩に伴い、高度架橋型ポリエチレンが開発され、10年以上前に使用されていた従来型ポリエチレンと比較して1/10以下の磨耗量に減少させることが可能になりました。
ちなみに従来型ポリエチレンを使用した耐久性は10年で95%、15年で85%、20年で75%の人が継続使用可能であったと報告されています。現在の最新の人工股関節ではさらにそれを上回る耐久性が予想されます。

当院人工関節センターで行っている手術の特徴
股関節の後方支持組織の再建による脱臼予防を行っています
当院の人工股関節置換術では後側方アプローチを使用しています。この術式は国内の約45%の施設で使用されており(2015年日本人工関節学会調べ)、他の術式と比較し広い視野が得られることから、安全な手術が可能です。
体格にもよりますが、通常は約10cmの皮膚切開で手術を行います。
手術の際に切離した股関節の後方支持組織(関節包、短外旋筋群など)は、脱臼予防のために元の位置に強固に縫合し、後方支持組織を再建することで脱臼抵抗性を高めています。
関節の変形が著しく、手術後に脱臼しやすいことが予想される患者さんでは、関節の構造に合わせて部品の組み合わせを変えられる人工関節(Modular neck system)を使用することで、脱臼を予防しています。

ご高齢の患者さんでも手術は可能です
人工股関節の手術後は脱臼予防の姿勢(肢位)の指導を行いますが、認知症の患者さんではうっかり脱臼肢位を取ることにより、人工関節が脱臼することがあります。
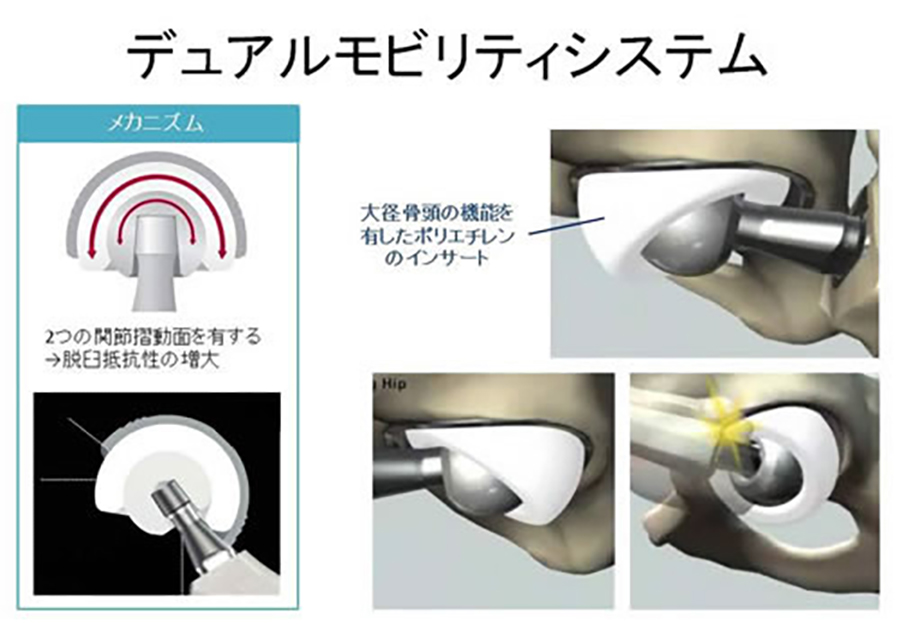
近年は人工関節の機種も多数存在しており、患者さん個々のニーズに最適な人工関節を選択することができます。そのひとつに脱臼抵抗性の極めて高い人工股関節(Dual mobility system)があります。この機種は耐久性の面で若年の患者さんには不向きですが、認知症の患者さんには大きな効果を発揮します。
当院ではこのような多種多様な人工関節の中から、患者さんご自身にとって最適の機種を選択し、最良な結果となることを目指して術前プランニングを行っています。
患者さん個々の体位変化によって生じる骨盤位変化を加味したインプラント設置位置の決定
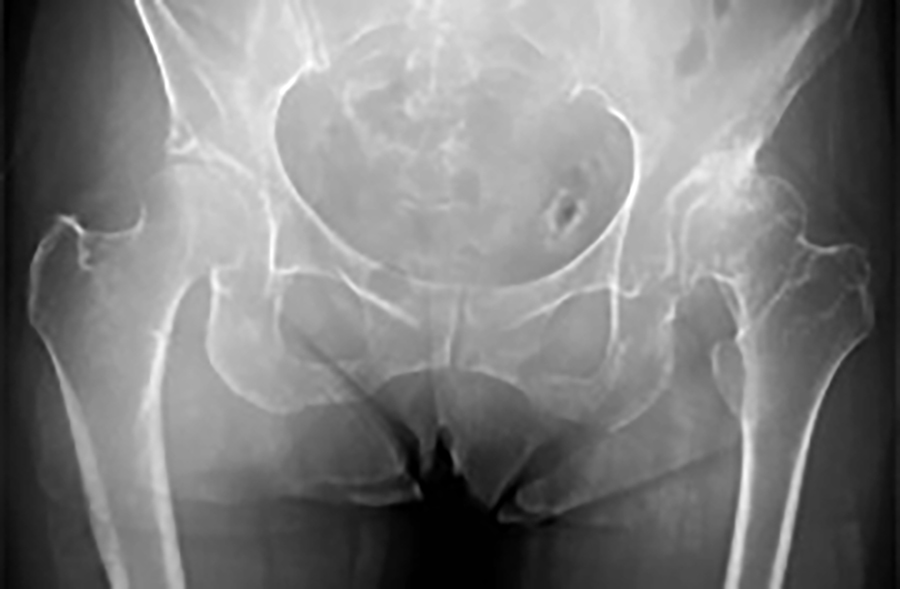
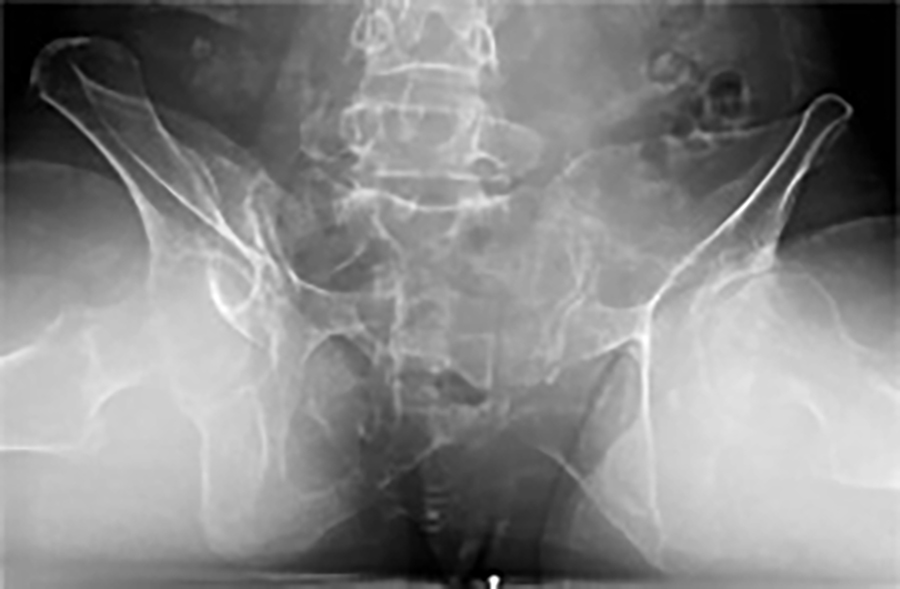
人間は個々で骨盤の体位は違っています。さらに寝ている状態(手術時の体位)、立っている状態、座っている状態でそれぞれ骨盤位が大きく変わる人とあまり変わらない人がいます。
それらを考えずにインプラントを設置しますと、インプラントの片減りや脱臼を引き起こす原因になります。
当センターでは術前に必ず寝た時、立った時、座った時のX線写真を撮影し、インプラント設置角に反映させています。
同種血輸血を回避するための自己血輸血
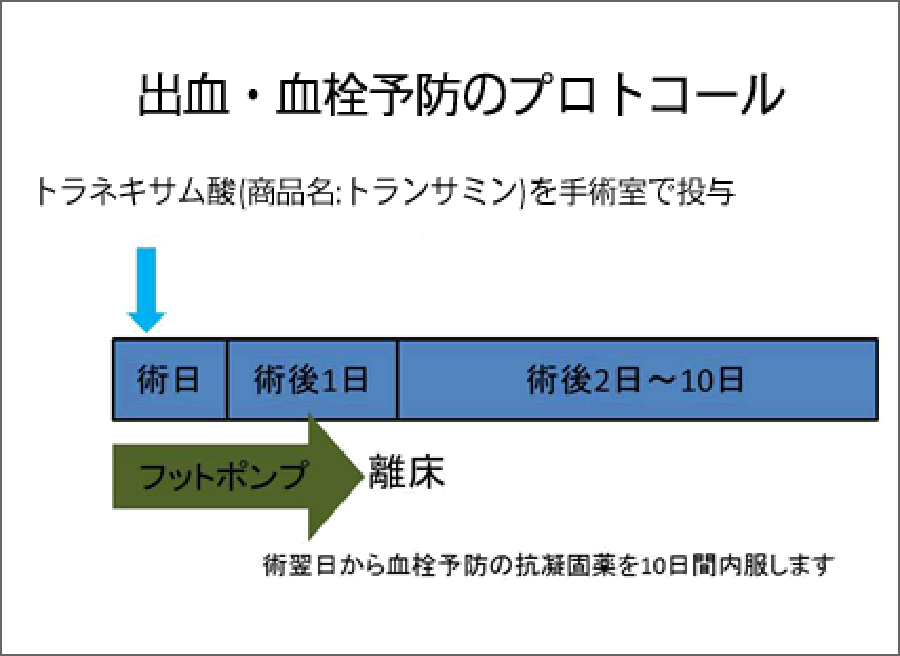
当院ではトラネキサム酸という止血剤を手術中に使用することで出血を予防しています。
人工関節を設置するために削った骨からは、手術中だけではなく手術後も一定量の出血が予想されますので、原則として輸血が必要となります。当院では手術中に患者さんご自身の出血した血液を回収・洗浄し、手術の際に他人の血液(同種血)の代わりに使用する自己血輸血を行っています。手術後に極度の貧血が予想される場合は、患者さんご自身の安全を考慮した上で、同種血輸血も検討いたします。
また手術中の出血が多い患者さんでは、手術後に傷の中に血液の塊(血腫)が発生するのを予防するために、血液を抜く柔らかい管(ドレーン)を傷の中に一定期間挿入する可能性があります。
手術後はどのようなリハビリを行いますか?
1
術翌日(術後1日)

背中に入っている24時間持続投与の痛み止めの管を抜きます。
病室で歩行器を使用した歩く訓練を開始してトイレはベッド上ではなく、トイレで行う訓練を開始します。
2
術後2日移行

痛みに応じて可能ならリハビリ室へ出てリハビリ開始します。
この時期は主に歩行訓練と筋力訓練と股関節の動きの訓練です。
3
術後1週間ごろから
この時期になるとほとんどの患者さんが1本杖での歩行が可能になります。
4
術後2週間ごろから

この頃から自宅に帰ってからの動作訓練を開始します。
階段の上り下り、畳への座り方、車の運転席への乗り降り、靴下着脱訓練、足の爪切り指導など自宅に帰ってからの注意事項を勉強します。以上のことがうまく理解して可能になれば晴れて退院です。
概ね術後3週でほとんどの患者さんが退院できます。
よくある質問
手術後は車の運転はできますか?
全く問題ありません。足がアクセルからブレーキまで動けば運転は可能ですが、ほとんどの患者さんが退院時には可能となっています。
自転車やバイクに乗っても大丈夫ですか?
構いません。既にリハビリ室でエアロバイクによる訓練を行っていますので、退院後は全く問題ありません。ただし転倒には十分注意してください。
スポーツは可能ですか?
基本的には可能ですがあまり激しいスポーツは不向きです。特にラグビーやサッカーなどの人と強くコンタクトするスポーツはお勧めできません。ジョッギングや水泳やハイキングなどは可能です。いずれにせよ主治医と相談の上で行うことをお勧めします。
夫婦生活は可能でしょうか?
可能です。股関節の脱臼指導で教わった肢位に充分留意すれば大丈夫です。
一生涯、杖をつかなくてはいけませんか?
杖は術後早期の股関節周囲の筋肉の不足を補うためのもので、筋力がしっかりついてしまえば不要になります。もちろん転ばぬ先の用心のための杖という考え方で使用する人もいますが基本的には歩行が安定すれば杖を使う必要はありません。
退院してもリハビリ通院は必要ですか?
退院後はリハビリに通院する必要はありません。入院中に教わった訓練を自宅で個々に行えば充分です。普通に日常生活を送って、痛みがなくなれば外に出て活動の幅を広げてください。もちろん筋力の早期獲得を希望する場合は通院して筋力訓練を行うことも可能です。主治医にご相談ください。
退院後はどれぐらいのペースで診察に来ればよいですか?
手術後3週で退院です。その後は術後1ヵ月半、術後3ヶ月、術後半年で受診するように予約を取ります。以後は半年から1年ごとに定期的にX線による定期健診がお勧めです。
